Carmen Mendoza, catedrática de Microbiología jubilada y pintora vocacional ofrece una visión del coronavirus combinando sus dos pasiones: la ciencia y el arte. En el texto explica las principales características del virus que protagoniza la actual pandemia y cómo ataca al sistema inmunitario, y también hace alusión a la interpretación plástica que hizo de estos procesos biológicos
A primeros de enero de 2020 el Gobierno chino informó sobre un brote de neumonía causada por un nuevo coronavirus. Ya se conocían cuatro coronavirus responsables de la mayoría de los resfriados comunes, y otros dos causantes de epidemias, en 2002-2003 el SARS-CoV y en 2012 el MERS, que todavía persiste. Siguiendo las prácticas de la OMS, se denominó a la enfermedad covid-19, y al virus SARS-CoV-2 (o covid). La comunidad científica ha trabajado para descifrarlo y existen miles de trabajos en decenas de plataformas que recogen los resultados. Los datos mostrados en las figuras (los collages que ilustran estas páginas) eran los conocidos en el momento de su realización –la fecha de su factura aparece entre paréntesis en el pie de la imagen– en un montaje plástico que puede resultar subjetivo.
Los virus SARS son zoonóticos, tienen como reservorio a murciélagos y requieren de un hospedador intermediario para pasar al hombre. Todo indica que el hospedador es el pangolín, que se caza y vende clandestinamente siendo un ejemplar infectado y expuesto en un mercado de Wuhan el que desencadenó la pandemia covid-19.
Los viriones
Los viriones, partículas víricas completas e infecciosas, miden ente 50-200 nm de diámetro, por lo que solo pueden ser vistos al microscopio electrónico (Fig. 1). Son formas de las que sobresalen unas espículas que les dan apariencia de corona solar. En la figura, del virión de mayor tamaño sale una estructura helicoidal en rojo que representa al ARN genómico y se describe en el texto inferior. La imagen del virión se repite en el lado izquierdo de la Fig. 2, mientras que a la derecha aparecen sus componentes. La envuelta es la capa externa y proviene de la membrana celular en la que se generó el virus y su función principal es ayudarle a entrar en las células. Hacia el exterior de la bicapa lipídica aparecen glicoproteínas que forman la corona y la parte interna es la nucleocápsida, formada por el genoma viral recubierto por la proteína N, que lo estabiliza. Las cuatro proteínas estructurales (S, E, M y N) son características de los coronavirus.

El genoma del SARS-CoV-2 es ARN en cadena sencilla de unos 30.000 nucleótidos de longitud (el más grande de los virus ARN) que codifica al menos 29 proteínas. Los componentes del genoma viral se muestran en la Fig.3, en cuya parte superior aparecen las cuatro bases nitrogenadas, que junto al azúcar ribosa y un grupo fosfato forman los nucleótidos. El ARN es un polímero de nucleótidos que codifica todas las proteínas virales. El orden en que están los genes y la secuencia de las proteínas que codifican aparece en la parte central de la figura.
Dentro de las células, cada partícula viral puede hacer hasta 100.000 copias en 24 horas que pueden salir al exterior en esputos, gotitas al toser, estornudar o hablar...

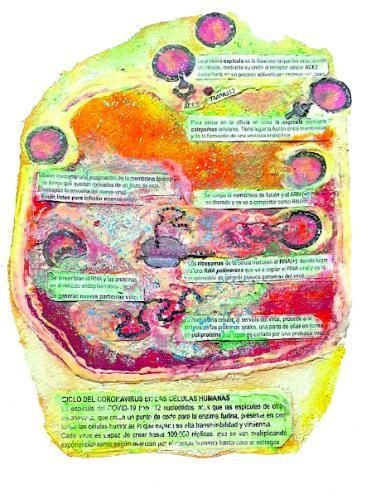
Los virus son incapaces de multiplicarse por sí mismos, necesitan células que les provean las funciones de que carecen; como consecuencia, provocan alteraciones en los tejidos que se traducen en enfermedades. El complejo ciclo replicativo del SARS-CoV-2 sigue el patrón de los virus con envuelta (Fig 4). El primer paso es la fijación o adsorción, en la que tiene un papel predominante la proteína S, que se asocia en homotrímeros para formas espículas. Estas reconocen a la enzima convertidora de angiotensina 2 (ACE2) de la superficie celular y se adaptan como una llave a su cerradura, promoviendo la unión del virus a la célula y provocando alteraciones en la regulación de la inflamación y de la presión sanguínea en las que ACE2 juega un papel fundamental. La activación de la proteína S esta mediada por una proteasa (TMPRSS2) favoreciendo la fusión. Un dato relevante es esta proteína S tiene 12 nucleótidos más que las proteínas S de otros coronavirus, que crean un punto de corte para la enzima purina presente en todas las células humanas, lo que explica su alta transmisibilidad y virulencia. El paso siguiente es la penetración o entrada del virus en la célula, que se realiza por endocitosis o por fusión. En la primera se forman endosomas (vesículas de la membrana celular que llevan dentro al virus). En la segunda una proteasa celular corta las espículas, se fusionan las membranas y entra sólo la nucleocapsida.

Una vez en el citoplasma celular tiene lugar la liberación del ARN viral que se une a los ribosomas y se traduce en poliproteínas, que serán cortadas por una proteasa viral generando las proteínas estructurales y las responsables de la replicación del virus. De esta forma el citoplasma celular se llena de genomas y proteínas virales, que por diferentes mecanismos se sirven de la maquinaria celular para procesarse y ensamblarse formando el nuevo virus. Los nuevos virus no matan a la célula, se liberan por exocitosis, de forma que sus membranas proceden de la membrana celular en la que previamente han incorporado las proteínas virales.
La mayor parte del daño producido no se debe al virus, sino al sistema inmunitario que envía a sus células a invadir el tejido infectado y causan daños masivos

Dentro de las células, cada partícula viral puede hacer hasta 100.000 copias en 24 horas, que pueden salir al exterior en las secreciones (esputos, gotitas al toser, estornudar o hablar), infectar a personas sanas y depositarse en los materiales que nos rodean.
Los viriones fuera del cuerpo se comportan como partículas inertes que pueden permanecer activos durante horas, el tiempo varía en función del material. De estos materiales pueden pasar a nuestras manos, y al tocarnos la cara infectar a las mucosas de la garganta, nariz, y ojos infectándolas. Los viriones son nanopartículas autoensambladas en las que el eslabón más débil es la bicapa lipídica relativamente sensible a la desecación y al calor. El agua por si sola es poco efectiva para erradicarlos de nuestras manos, los productos a base de alcohol funcionan mejor, pero son menos efectivos que el jabón y los detergentes. Ante una solución jabonosa los virus, al igual que la suciedad, se desprenden de la piel y caen con el agua. El hipoclorito sódico (lejía) y el peróxido de hidrógeno (agua oxigenada) inducen la oxidación de las proteínas superficiales, y también desorganizan la bicapa lipídica.

Sistema inmunitario
El sistema inmunitario (SI) es una maquinaria biológica compleja y muy refinada formada por miles de millones de células especializadas en localizar y destruir patógenos, sustancias extrañas y células cancerosas. La enfermedad covid-19 comienza en los pulmones, y al entrar en contacto los virus con la mucosa respiratoria se inicia una lucha entre el virus y el SI. En esta pelea la primera línea de defensa son los interferones, proteínas producidas por las células infectadas que avisan del peligro (Fig 4-5). El SARS-CoV-2 bloquea los genes relacionados con la producción de interferón y activa los que producen las quimiocinas que inducen la presencia de macrófagos e inflamación. Hecho que podría estar en relación con la mayor frecuencia de casos graves en pacientes con SI débil. La infección afecta también a las células endoteliales con formación de trombos. Aunque la inflamación y la coagulación son mecanismos de defensa esenciales su hiperactivación puede provocar daños irreversibles. Durante la pelea, el SI pone en marcha la inmunidad humoral, (anticuerpos que se unen al virus e impiden que pueda infectar a las células a partir del 5º día) y la celular (glóbulos blancos que descubren las células infectadas y las matan). Como consecuencia el virus no causa daño (infección asintomática) o muy poco (cuadros leves). Pero si nos atacan muchísimos virus o la persona tiene poca capacidad de respuesta inmune se puede producir un caos debido a que el SI “se desboca”. De hecho, la mayor parte del daño producido no se debe al virus, sino al SI que envía a sus células a invadir el tejido infectado y causan daños masivos. Una partícula viral tarda entre 15 y 21 días en generar respuesta inmunológica.
Aunque se han ensayado diferentes antivirales efectivos frente a otros virus, actualmente, no hay tratamiento farmacológico frente al SARS-CoV-2, pero se siguen ensayando alternativas como el tratamiento con anticuerpos monoclonales y plasma de pacientes recuperados que contiene los anticuerpos que generó el enfermo.

La mirada esperanzadora está en las decenas de vacunas en diversas fases de ensayo clínico. Al día de hoy tenemos tres candidatas de próxima aplicación que llevan el gen de la proteína S. La aplicación masiva de vacunas en el mundo desarrollado se acerca, lo que se podría interpretar como el principio del final de la pandemia covid-19.


